जब आँखाको प्राकृतिक ‘क्रिस्टलाइन लेन्स’ अपारदर्शी हुन्छ, यस्तो अवस्थालाई मोतीबिन्दु भनिन्छ । मोतीबिन्दु (क्याटर्याक्ट) प्रायः बुढापाकाहरुमा हुन्छ । यद्यपि यो बुढ्यौलीको समस्या मात्र होइन, बालबालिका, किशोरकिशोरी वा युवाहरुमा हुनसक्छ ।
समयमै यसको उपचार गरिएन भने यसले अन्धोपन निम्त्याउन सक्छ । उमेर बढ्दै गएपछि समस्या हुने गर्छ र आँखाको लेन्स धमिलो हुँदै जान्छ । बिस्तारै बिस्तारै उमेर बढेसँगै मोतीबिन्दु पनि बढ्छ र रंग तथा वस्तुको पहिचान गर्ने क्षमतामा ह्रास आउँछ ।
धमिलो दृष्टिले जीवनका दैनिक क्रियाकलापमा बाधा पुर्याउँछ सक्ने हुनाले आँखारोग विशेषज्ञसँग परामर्श गरी मोतीबिन्दुको शल्यक्रिया गराउनुपर्छ । मोतीबिन्दुको शल्यक्रियामा ढिलाइ गर्दा आँखाभित्रको चापमा वृद्धि (जलबिन्दु), अप्टिक डिस्क (आँखाको पर्दा एवं दृष्टि स्नायु)मा क्षति जस्ता जटिलता निम्त्याउन सक्छ ।
कहिले गर्ने शल्यक्रिया ?
आँखा धमिलो हुने, डबल भिजन अर्थात् दोहोरो चित्र देखिने, रंग पहिचान गर्न नसक्ने, चश्माको पावर अचानक बढ्ने, वृद्धवृद्धा हुनु अगावै दृष्टि कमजोर हुँदै जाने, राति गाडी चलाउन समस्या हुने हुनसक्छ ।
मोतीबिन्दुको अवस्था समयक्रमसँगै परिपक्व हुँदै जान्छ, तसर्थ यसलाई विभिन्न चरणमा बाँडिएको हुन्छ । दोस्रो र तेस्रो चरणको मोतीबिन्दुको लागि शल्यक्रिया आवश्यक हुन्छ । तर पहिलो चरणको मोतीबिन्दुमा भने गरिंदैन । किनभने मान्छे चिन्न गाह्रो हुँदै गएमा, चश्माको पावरबाट पनि दृष्टि सुधार नभएमा मोतीबिन्दुको शल्यक्रिया गर्नुपर्छ ।
मोतीबिन्दु पाकेपछि शल्यक्रिया गर्दा झन् बढी समस्या आउने सम्भावना हुन्छ । मोतीबिन्दु शल्यक्रिया गर्न २०–३० मिनेट भन्दा कम लाग्छ अर्थात् मोतीबिन्दुको शल्यक्रिया गर्दा अस्पतालमा भर्ना बस्नुपर्ने आवश्यकता पर्दैन ।
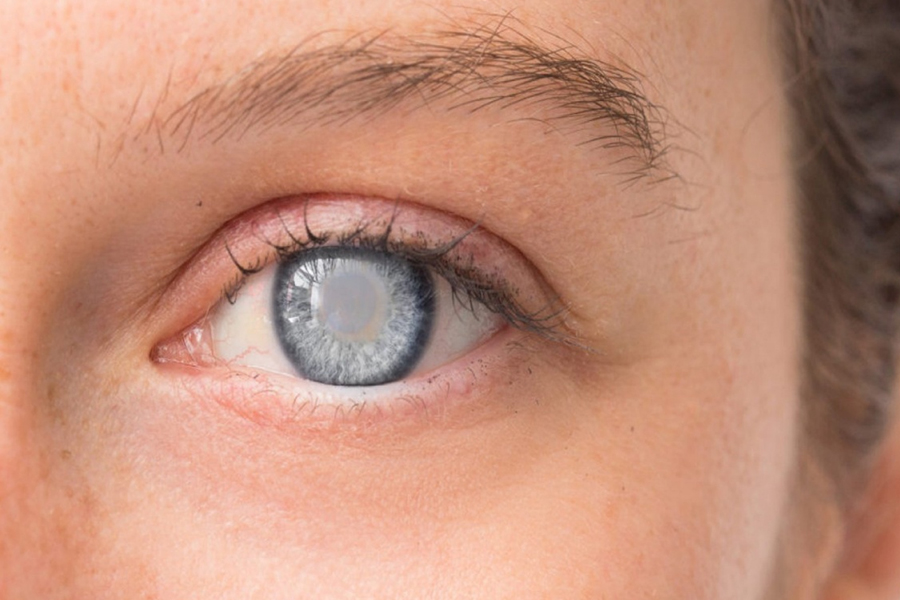
मोतीबिन्दुको शल्यक्रिया
मोतीबिन्दुको शल्यक्रिया दुई पद्धतिबाट गरिन्छ- मेसिनबाट (फेको) र म्यानुअल स्मल इन्सिसन क्याटर्याक्ट सर्जरी (एमएसआईसीएस) ।
सामुदायिक स्तरमा घुम्ती शिविरमा एमएसआईसीएस (क्याम्प सर्जरी) धेरै गरिन्छ भने अस्पतालमा फेको शल्यक्रिया गरिन्छ । यस्तो अवस्थामा पुरानो लेन्स हटाएर नयाँ कृत्रिम लेन्स लगाइन्छ ।
कृत्रिम लेन्स (इन्ट्रा ओकुलर लेन्स) दुई किसिमको हुन्छन् ।
१. मोनो फोकल : शल्यक्रियापछि नजिक दृष्टिको लागि प्लस पावरको चश्मा लगाउनुपर्छ ।
२. मल्टिफोकस वा ईडीओएफ : (एक्सटेन्डेन्ट डेफ्थ अफ फोकस लेन्स): जसमा शल्यक्रियापछि बिरामीले चश्मा लगाउनुपर्दैन ।
साना बच्चाहरूको मोतीबिन्दु शल्यक्रिया बेहोस पारेर (जनरल एनेस्थेसिया) गरिन्छ भने ठूला तथा उमेर पुगेका व्यक्तिका मोतीबिन्दु शल्यक्रिया लोकल एनेस्थेसिया (इन्जेक्सन) वा टपिकल एनेस्थिेसिया (बिना इन्जेक्सन) गरिन्छ । हिजोआज बिना इन्जेक्सन टपिकल (थोपा औषधि) एनेस्थेसिया दिएर पनि इन्ट्रा अकुलर लेन्स राख्न थालिएको छ । यो नयाँ टेक्नोलोजी हो । राम्रो र भरपर्दो भिजन हुन्छ ।
के लेन्स दीर्घकालीन समाधान हो ?
कम्प्युटराइज्ड सिस्टमबाट लेन्स लगाउने भएकाले प्रायः समस्या आउँदैन । मोतीबिन्दुको एकपटक शल्यक्रिया गरेपछि दोस्रोपटक गर्न मिल्दैन ।
शल्यक्रिया गर्न अघि र पछिको सावधानी
मधुमेह भएका व्यक्तिमा आँखाको संक्रमण हुनसक्ने धेरै सम्भावना भएकाले शल्यक्रिया गर्नुअघि शरीरको सुगर लेभल नियन्त्रणमा राख्नुपर्छ । शल्यक्रियापछि इन्फेक्सन भएमा आँखामा एन्टिबायोटिक इन्जेक्सन लगाउनुपर्ने हुनसक्छ । यसका लागि ब्याक्टेरिया वा फंगलमध्ये केले संक्रमण गराएको हो भन्ने पहिचान गर्नुपर्छ । इन्ट्राअकुलर लेन्स हालेपछि आँखाभित्र चाप बढ्न सक्छ ।
शल्यक्रियापछि चिकित्सकको परामर्श र निगरानी जरूरी हुन्छ । साथै ६० वर्ष नाघेपछि वर्षमा एकपटक जो कसैले पनि आँखाको जाँच गराउनुपर्छ ।
मोतीबिन्दु हुनुको कारण
उमेर बढ्दै गएपछि अर्थात् ६० वर्ष नाघिसकेका जो कोहीलाई मोतीबिन्दु हुनसक्छ । घामको प्रकाशमा लामो समय काम गर्ने, परावैजनी विकिरण (सूर्यको विकिरण), पोषणको कमी, धुम्रपान र अत्याधिक मद्यपान सेवन गर्नाले मोतीबिन्दु हुनसक्छ । कतिपयमा जन्मजात पनि हुनसक्छ । टक्सोप्लाज्मा संक्रमण, रूबेल्ला, साइटोमेगालो भाइरस संक्रमण जस्ता गर्भावस्थामा देखिएमा जन्मजात मोतीबिन्दु विकसित हुनसक्छ । साथै आँखामा लाग्ने चोटपटक, मधुमेह, आँखामा लगाउने र खाने स्टेरोइड ग्रुपका औषधि आदि कारणले पनि मोतीबिन्दु हुनसक्छ ।
कसरी बच्ने ?
सन्तुलित आहार सेवन गर्ने, नियमित आँखाको जाँच गर्ने, मद्यपान र धुम्रपानबाट टाढा रहने र सूर्यको किरण अर्थात् परावैजनी विकिरणबाट बच्न सकेमा मोतीबिन्दुबाट बच्न सकिन्छ ।
जोखिमको कारण
पारिवारिक इतिहास : परिवारको सदस्य कसैलाई भएमा पनि मोतीबिन्दु हुनसक्छ ।
मधुमेह : पहिलो वा दोस्रो प्रकारका मधुमेह (अनियन्त्रित अवस्थाका) भएका व्यक्तिमा जोखिम बढी हुन्छ ।
मद्यपान र धुम्रपान : धुम्रपान र मद्यपान अत्याधिक सेवन गर्नेलाई मोतीबिन्दुको जोखिम बढी हुन्छ ।
उमेर : धेरैमा मोतीबिन्दुको विकास वयस्क उमेरमा नै हुने गर्छ । त्यसबेला एकदम सानो आकारको हुन्छ । मोतीबिन्दुले ६० वर्षपछि मात्र दृष्टि प्रभावित गर्छ ।



























प्रतिक्रिया 4